

Dor Fantasma
A
Dor Fantasma é definida como aquela referente a retirada cirúrgica de um
membro ou parte dele, porém esse termo não tem um conceito clínico muito bem
definido. Ela compreende um indefinido e incomparável fenômeno sensorial.
Dor no coto da amputação e dor no membro antes da amputação (dor pré-amputação)
são distintas de dor fantasma propriamente dita. Outros fenômenos sensoriais
como parestesias e feridas não
podem ser incluídas no termo “dor fantasma”.
A delimitação clínica da dor fantasma é dificultada por diferenças no limiar da dor e na sua tolerância de um amputado para outro, soma-se a isso ainda o modo como as sensações dolorosas são relembradas e descritas.
Freqüência da Dor Fantasma
A
dificuldade de definição da dor fantasma é claramente refletida no estudo da
freqüência dos casos. A tabela abaixo demonstra a grande variação: em
algumas pesquisas a dor é relatada por 2% dos pacientes, número que em outras
pode variar até 97%. A proporção relativa dos amputados em grupos "com
dores crônicas" e "sem dores crônicas" varia inevitavelmente de
um estudo para o outro, dependendo da definição que se dá às palavras
"crônica" e "queixa".

Dores Fantasma severas são geralmente relatadas em 0,5-5% dos casos. O número de pacientes que seguem algum tratamento analgésico também varia. Numa pesquisa em que 50-75% dos pacientes relataram dor fantasma, somente 20% faziam tratamento para sua dor.
Em outro estudo muitos amputados com dor fantasma tinham a impressão que de os médicos consideravam sua dor pura imaginação.
Referências da dor Fantasma
A dor está presente na primeira semana após a amputação em 50-75% dos casos, mas ela pode aparecer após meses ou até vários anos.
Localização da dor
A
dor fantasma está localizada principalmente na parte distal dos membro
fantasma. Assim, temos por exemplo uma pesquisa realizada com 64 pacientes que
tiveram suas pernas amputadas acima do nível do joelho e que apresentavam dor
fantasma.
Resultado:
66%
tinham dor no pé os nos dedos
39%
tinham dor na panturrilha
6%
tinham dor na coxa

O gráfico acima mostra a distribuição da dor fantasma em amputados em diferentes intervalos de tempo após a perda do membro. Percebe-se claramente que a maioria das dores fantasma localizam-se na parte distal do membro.
Tipos
de Dor Fantasma
Existe
uma grande variedade de descrições de amputados em que as dores parecem pouco
ou não tem nenhuma semelhança com uma experiência sensorial anterior. Muitos
consideram que a dor é bastante diferente para ser comparada a um caso dito típico
de dor fantasma: sentir que a mão ou pé comprimem os dedos, apertando as unhas
dentro da palma da mão ou planta do pé. Entretanto, 16% dos pacientes relatam
esse tipo de dor. Há tipos
de dor como ardor, aperto, compressão são relatados pela maioria.
A
carência geral de estudos nos quais os fenômenos da pré-amputação são
recordados pelos pacientes trazem
dificuldades em determinar a validade das informações sobre esse tipo de dor.
Duração da Dor Fantasma
É
geralmente dito que a dor fantasma diminui gradualmente e finalmente desaparece
durante os primeiros anos. Parkes (1973) fez uma pesquisa aonde 63% dos
pacientes apresentavam dores fantasmas médias ou severas imediatamente após a
amputação do membro; após 13 meses somente 30% dos pacientes ainda
apresentavam dor intensa. Outros pesquisadores relataram que 50-75% dos
amputados tem dor fantasma após muitos anos. Num estudo de Sherman com 2694
pacientes amputados que apresentavam dor fantasma, 51% tem dor mais de 6 dias/mês
e 44% não notaram diminuição da dor durante 30 anos.
Entretanto, a carência na seleção dos pacientes, junto com a falha de distinção entre as diferentes categorias de dor fantasma, tornam difícil determinar o curso temporal e estimar exatamente a incidência da persistência da dor fantasma.
Noutro estudo, a
incidência da dor fantasma uma semana, 6 meses e dois anos após a amputação
foi de 72, 65 e 59% respectivamente. Embora a incidência da dor fantasma não
ter diminuído significativamente durante os 2 anos seguintes, a duração e a
freqüência dos ataques de dor diminuíram significativamente. Assim, 2 anos após
a amputação, somente 21% dos pacientes tinham ataques diários de dor e nenhum
apresentava dor constante.
A dor severa persiste somente em uma pequena fração dos amputados, na ordem de 5 –10%.
Modulação sobre a dor Fantasma
A experiência de um membro fantasma, doloroso ou não, varia consideravelmente entre os indivíduos e mesmo no próprio paciente. Muitos estímulos internos e externos modulam a Dor Fantasma. As zonas de gatilho podem estender-se do mesmo lado ou do lado oposto do corpo.
O quadro abaixo mostra fatores relatados pelos amputados que modificam a experiência dolorosa:

Feinstein
mostrou e Noordenbos confirmou que a cauterização da medula por injeção
salina hipertônica no tecido do espaço interespinhal L4-L5 aumenta a dor no
membro fantasma e daí produz um conhecimento de todo o membro perdido por um
longo, geralmente permanente, alívio da dor.
Isto
prova que a experiência de dor fantasma é um resultado não de um único
evento, mas da interação de vários efeitos neuronais.
Dor da pré-amputação
Muitos
casos relatam que pacientes que tiveram dor no membro antes da amputação estão
mais susceptíveis a apresentar dor pós-amputação. As características dessa
dor (tipo, localização, modulação...) parecem-se muito com as da dor
experimentada antes da amputação. Muitos estudos, porém não todos propuseram
que a dor fantasma é mais freqüente em pacientes que sofreram
de grave dor pré-amputação do que naqueles que não apresentaram esse
tipo de dor. Num estudo encontrou-se 44 pacientes que provavelmente tiveram
experiência dolorosa pré-amputação. Em 57% deles a dor fantasma era bem
similar à experiência vivida anteriormente.
O gráfico abaixo mostra a proporção de amputados, que desenvolveram dores fantasmas similares ou diferentes quanto à localização e tipo que a dor da pré-amputação.

(I = 8 dias após após amputação; II = 6 meses após; III = 2 anos após)
Lesão do Sistema Nervoso
Uma experiência de membro fantasma estabilizado, doloroso ou não, pode ser drasticamente mudada por lesões no cérebro e na medula espinhal. Um infarte no cérebro na parte posterior da cápsula interna faz o membro fantasma desaparecer. Disfunções cerebrais transitórias podem mudar o fantasma temporariamente. Lesões na medula espinhal podem aumentar ou apagar a experiência do membro fantasma.
Fatores psicológicos
O grande impacto psicológico da perda de um membro é evidente e vários distúrbios emocionais surgem na adaptação física e social: depressão, amargura, pena de si mesmo estão várias vezes presentes em pacientes com membro fantasma. É evidente que distúrbios emocionais podem engatilhar e agravar a dor.
Parkes
sugeriu que as queixas de dor persistente eram relatadas em pacientes com
personalidade forte.
Embora
fatores emocionais provavelmente influenciem na ocorrência e persistência da
dor, não se sabe se distúrbios emocionais são a causa da dor fantasma. Os
aspectos motivacionais e afetivos de qualquer síndrome de dor crônica
dificultam, claro, a determinar se desordens emocionais são manifestações da
dor ou determinantes etiológicos.
Assim,
não há evidências óbvias de que distúrbios de personalidade são mais freqüentes
em casos de amputados com dor fantasma que em casos sem dor.
Outros fatores
O
significado da causa e nível da amputação no desenvolvimento e persistência
da dor é controverso.
Autores propõem que a perda repentina do membro é um fator necessário para a ocorrência do fenômeno, mas a perda gradual do membro devido à lepra não previne a ocorrência do membro ou dor fantasma, como constatado por Price (1976).
Dor do coto
 |
A literatura raramente distingue entre dor do coto e dor fantasma.
Dor imediata pós – operatório se segue após a maioria das intervenções
cirúrgicas e a amputação de um membro não é exceção à regra. Um estudo comprovou que a dor do coto ocorre em 50% dos casos durante a primeira semana. O interessante é que a dor persiste apesar de uma ferida estar aparentemente curada. Esta dor é comumente descrita como uma sensação de pontos mais delicados, sensíveis; sensações de pontadas ou de corrente elétrica; os quais estão precisamente localizados no coto e freqüentemente no aspecto posterior a sua cicatriz.
Estas dores podem ser facilmente engatilhadas por estimulação do
coto com agulhadas ou pressionando os neuromas. Uma variante desse tipo de
dor é a denominada “nerve storm”
com ataque doloroso de até 2 dias de duração. A dor é aguda,
com disparos aumentando e diminuindo de minuto a minuto. Há também sensação
de queimação do coto que pode ser iniciada por toque de luz e se
igualmente caracterizar como a síndrome da dor do coto. Em casos mais
tardios o coto pode aparecer atrofiado, frio, cianótico e suado.
|
Movimentos espontâneos denominados coréia do coto, tic doloroso,
“epilepsie du moignon” compõem parte da dor fantasma. Estes movimentos
duramente visíveis como contrações musculares súbitas e involuntárias do
coto são raramente relatados. Em algumas pesquisas 57% dos pacientes sofrem a
dor do coto imediatamente após a amputação. No início do período pós-operatório a dor do coto é comumente associado a agulhadas, fincadas, etc.,
características que gradualmente mudam para uma dor maior, do tipo queimação
ou esmagamento. A dor fantasma é significantemente mais freqüente nestas
amputações com a dor do coto do que naquelas sem a mesma.
Patologia
do coto associada com dor fantasma e/ou dor do coto
|
Exames
do coto freqüentemente revelam precisamente patologias encontradas que
podem explicar a dor do coto e/ou a dor fantasma: -
Patologias da pele -
Distúrbios circulatórios -
Infecções da pele, tecido adjacente ou ossos. -
“Esporas nos ossos” - Neuromas É importante como sempre enfatizar que apesar da dor fantasma e do coto serem mais freqüente em pacientes com a patologia do coto do que em pacientes sem patologia encontrada, ela pode ocorrer em pacientes com cotos perfeitamente curados. Isto significa ou que as condições periféricas não são o único fator responsável pela sor ou que a habilidade de detectar mudanças patológicas na periferia é insuficiente. Uma sistemática análise da sensibilidade do coto nas amputações não tem sido concluída. Num trabalho inicial é preciso notificar cuidadosamente que a examinação da sensibilidade do coto revela áreas de sensibilidade alterada (por exemplo – hipoalgesia, hiperalgesia, hiperpatias ou alodínia) em quase todas as amputações. |
 |
O significado desses distúrbios sensoriais na periferia para o fenômeno do
membro fantasma é dado como desconhecido.
Dor após lesão de nervos
Após qualquer lesão de nervos, há um risco potencial de que se desenvolva uma dor persistente na área atingida, seja qual for a etiologia e a localização da lesão.
A amputação representa a forma mais radical de lesão de nervos . Michell (1872) introduziu o termo causalgia para um tipo de dor em queimação após grandes lesões que ocorriam freqüentemente em campos de batalha.
Dores geradas por lesões de nervos compartilham varias características vistas nas dores causadas por neuropatias:
1. início demorado;
2. sensações anormais, usualmente do tipo de queimação;
3. ataques de dores em formas de punhaladas e fisgadas;
4. dor na área com déficit sensorial;
5.dor provocada por estímulos inócuos (alodínia);
6. desenvolvimento de sensações geradas após impulsos repetitivos.
A tabela abaixo , mostra algumas características e características diferenciais de vários tipos de dor de lesão em nervos:

Como pode-se observar a partir da tabela acima, a dor após a amputação é quase idêntica à encontrada na causalgia, com exceção da hiperatividade simpática. Enquanto alguns autores consideram a hiperatividade simpática como uma característica da causalgia, esta visão não é aceita por todos. Lesões do nervo mediano e do nervo esquiático são aquelas mais freqüentemente associadas com a causalgia, enquanto que lesões do nervo radial raramente produzem causalgia. A Causalgia usualmente ocorre após lesões proximais e tipicamente a dor é referida a partes distais do membro. O envolvimento variável do sistema nervoso simpático na dor relacionada à lesão de nervos confirma termos como dor simpático-dependente e dor simpático-independente.
Membro Fantasma
Experiências
com pacientes que possuem um membro fantasma podem variar consideravelmente
desde uma precisa e distinta réplica da parte perdida até uma transitória,
vaga e formigante sensação em partes do membro inexistente.
Definiu-se então como membro fantasma a experiência de possuir um membro ausente que se comporta similarmente ao membro real e sensações de membro fantasma como vários tipos de sensações referidas ao membro ausente.
Segundo pesquisas quase a totalidade de pessoas amputadas tem a sensação de realidade do membro.
Freqüência
Estudos
indicam que 80 a 100% dos amputados vão experimentar sensações de membro
fantasma em algum momento após amputação.
 |
O
membro fantasma é raramente observado em amputações congênitas ou em
crianças amputadas antes de 6 anos de idade. Características
clínicas Apesar
de variações, a experiência com membro fantasma demonstra características
tão comuns que o fenômeno pode ser dividido em categorias 1.)
Sensações Simples: -
toque -
temperatura -
pressão -
coceira -
outros 2.)
Sensações Complexas -
postura -
comprimento -
volume 3.)
Movimentos -
Movimentos desejados -
Movimentos espontâneos -
Movimentos associados
|
Algumas vezes o senso de realidade do membro perdido é tão vívido que o defeito somático é esquecido. Sensações simples e complexas e sentimentos de movimentos contribuem para a imagem do membro fantasma.
Sensações Simples
Sensações cutâneas do tipo formigamento, pontadas, calor, frio, coceira são reportados. Normalmente são sensações indiferenciadas e de localização difusa.
Sensações Complexas
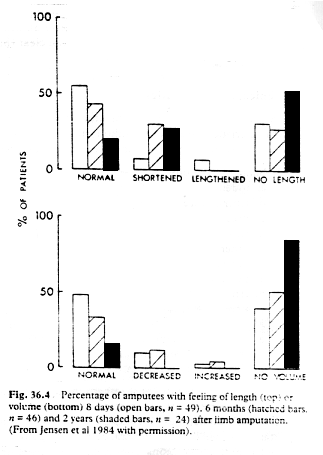
A
maioria das pessoas amputadas tem um senso de posição, comprimento e volume do
membro amputado. A posição sentida pode ser relaxada, fixa ou distorcida. Por
exemplo: o braço pode ser sentido relaxado ao lado do corpo, movendo livremente
durante caminhada ou estar em uma posição com o cotovelo flexionado e o
antebraço sobre o peito. Em aproximadamente 10% dos pacientes o membro é
percebido em posições distorcidas e bizarras assimilando à posição
imediatamente antes da amputação.
Berger
e Gerstenbrand (1981) encontraram membros fantasmas em 33 de 37 pacientes com
lesões espinhais sendo que na maioria a posição fantasma se assemelhava à
posição do acidente.
Movimentos
|
Mais
de 50% dos amputados experimentaram movimentos do membro mais freqüente em braços
e amputações distais. Os movimentos podem ser desejados geralmente se
restringirem a movimento de flexão e extensão.
As
sensações do membro fantasma podem ser aumentadas ou atenuadas por fatores
externos e estímulos internos (defecação, micção, ejaculação, mudança de
temperatura, atenção visual, pensamento no membro, emoções, etc)
Apesar
da sensação do membro poder resistir constante por anos seguidos o membro
fantasma em via de regra passa por importantes mudanças nos dois primeiros anos
após a amputação. |
 |
Telescoping
Esse
é um fenômeno que se refere ao encolhimento do membro onde os dedos das mãos
os dos pés gradualmente e de maneira difusa aproximam-se dos coto até estarem
acoplados a este.

O
tempo decorrido até o desenvolvimento do fenômeno telescoping estar completo
varia mas o processo é geralmente completado no primeiro ano. A maioria dos
autores concordam que o fenômeno do telescoping acorre em 25 a 75% dos casos e
mais freqüentemente em amputações de braço que de pernas.
O
nível onde foi feita a amputação não influencia nem a incidência do fenômeno
de telescoping ou a freqüência que ele acorre. As partes distais do membro
fantasma, entretanto, retém seu tamanho normal por mais tempo que as partes
proximais. Isto pode resultar em experiências como mãos gigantes ou dedos
acoplados ao coto, ou mesmo uma mão esmagada ou apertada em um coto pequeno.
São
usualmente membros indolores que encurtam. A dor do membro pode prevenir ou
retardar o desenvolvimento do telescoping e um membro que já sofreu o problema
do telescoping pode temporariamente aumentar durante os ataques de dor.
Separadamente
dessa regressiva deformação em tamanho e comprimento do membro, a freqüência
e a intensidade das sensações do membro fantasma também diminuem com o passar
do tempo. Foi constatado que após o primeiro ano de sensações fantasmas o
membro está sujeito a somente pequenas mudanças. O fenômeno também muda de
localizações principalmente proximais e distais ao longo do tempo.
Usualmente
somente pequenas “ilhas” do membro perdido são sentidas. Por exemplo: nas mãos
o polegar e o indicador são as principais partes sentidas, enquanto na perna, o
dedo maior e o calcanhar são as partes mais vividamente sentidas. Em nenhuma
instância a forma de experiência do membro fantasma corresponde a suprimentos
de nervos periféricos conhecidos ou dermátomos particulares.
Obs.: Sensações de membro fantasma podem ser sentidos após amputação
de partes do corpo que não são membros tais como nariz, globo ocular, língua,
dente, pênis, reto e seio.
![]()